Оглавление
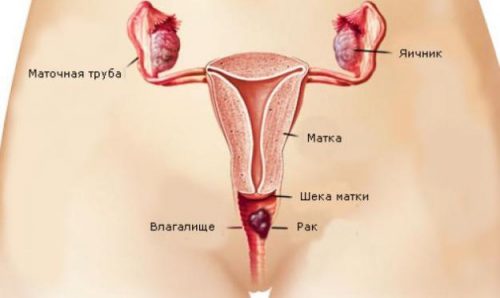
Рак влагалища — первичная опухоль или результат метастатического поражения слизистых оболочек и мышечной ткани вагинальной трубки. На ранних стадиях заболевание протекает бессимптомно, что существенно осложняет диагностику. На поздних этапах развития опухоли появляется болевой синдром, изменяется характер влагалищных выделений. Для выявления рака используются физикальные, лабораторные и аппаратные методики. Лечение подразумевает проведение хирургического вмешательства, результаты которого закрепляют облучением и химиотерапией.
 Причины появления недуга
Причины появления недуга
Точные причины развития рака влагалища не выяснены. К провоцирующим факторам относят:
- эндогенные нарушения (изменение гормонального фона, сбои в работе иммунитета, приводящие к разрушению здоровых тканей антителами);
- вирус папилломы человека (до 80% злокачественных опухолей половых органов у женщин возникает из-за активной жизнедеятельности онкогенных штаммов ВПЧ);
- ВИЧ-инфекцию (вирус иммунодефицита также повышает вероятность возникновения онкологических заболеваний);
- хронические инфекционно-воспалительные заболевания (нарушают структуру тканей, при длительном отсутствии лечения могут спровоцировать злокачественное перерождение);
- воздействие ионизирующего излучения (может привести к появлению измененных клеток, отличающихся повышенной скоростью деления и продолжительным жизненным циклом);
- дефицит женских половых гормонов (является главной причиной возникновения злокачественных опухолей влагалища и шейки матки у пожилых женщин);
- выпадение матки (использование пессариев при данной патологии способствует раздражению слизистых оболочек влагалища, повышающему риск злокачественного перерождения тканей);
 курение, употребление алкоголя;
курение, употребление алкоголя;- злокачественные новообразования шейки матки;
- перенесенные ранее восстановительные хирургические вмешательства (например, при опущении матки и стенок влагалища).
Злокачественная опухоль влагалища — опасное для жизни заболевание, поэтому при появлении первых признаков необходимо обращаться к врачу.
Симптоматика
Клиническая картина заболевания включает:
- Зуд в преддверии влагалища. Связан с изменением характера выделений и распространением раковых клеток.
- Изменение характера влагалищных выделений. На ранних стадиях они имеют желтоватый, розовый, зеленоватый или коричневый цвет. Неприятный запах на этом этапе может отсутствовать. На поздних стадиях наблюдается распад и инфицирование тканей, из-за чего выделения приобретают гнойный характер и зловонный запах.
- Болевой синдром. На 1-2 стадии имеет слабую степень выраженности или вовсе отсутствует. В дальнейшем появляется сильная боль внизу живота, распространяющаяся на поясницу и крестец. Неприятные ощущения невозможно устранить с помощью стандартных анальгетиков.
- Кровотечения. Не зависят от фазы менструального цикла. Могут возникать спонтанно, после полового акта или физических нагрузок.
 Признаки поражения мочевого пузыря. Чтобы начать процесс мочеиспускания, женщине приходится прилагать усилия. Распространение опухоли на уретру и пузырь способствует появлению сильных болей при выделении мочи. Нередко наблюдается гематурия — появление кровянистых примесей в урине.
Признаки поражения мочевого пузыря. Чтобы начать процесс мочеиспускания, женщине приходится прилагать усилия. Распространение опухоли на уретру и пузырь способствует появлению сильных болей при выделении мочи. Нередко наблюдается гематурия — появление кровянистых примесей в урине.- Нарушение функций кишечника. Проявляется запорами, кишечной непроходимостью, самопроизвольным выделением кала, болями в области заднего прохода, ректальными кровотечениями.
- Отечность нижних конечностей. Развивается на фоне метастатического поражения лимфатической системы, затрудняющего отток лимфы.
- Признаки раковой интоксикации. Пациентка жалуется на общую слабость, снижение работоспособности, повышение температуры тела. На фоне истощения организма резко снижается масса тела.
Методы диагностики
Для выявления злокачественных опухолей влагалища проводятся следующие процедуры:
- Анализ имеющихся у пациентки симптомов. На данном этапе врач выясняет, какие признаки имеются у пациентки, как давно они появились. Особое внимание обращают на межменструальные кровотечения, зуд и жжение во влагалище, проблемы с мочеиспусканием.
- Исследование жизненного анамнеза. Необходимо выяснить, имеются ли у женщины другие онкологические заболевания, вредные привычки и факторы риска (курение, воздействие радиации).
- Сбор акушерско-гинекологического анамнеза. Врач собирает информацию о времени прекращения менструаций, наличии гинекологических патологий (выпадения матки, папилломатоза, рака шейки матки), перенесенных ранее операциях.
- Гинекологический осмотр. На слизистых оболочках влагалища обнаруживаются наросты неправильной формы, имеющие неровную поверхность. На поздних стадиях выявляются эрозивно-язвенные дефекты, гиперемия и отечность тканей.
 Кольпоскопия. Стенки влагалища исследуются с помощью специального прибора — кольпоскопа. Во время процедуры детально рассматривают строение, определяют размеры и распространенность злокачественного новообразования.
Кольпоскопия. Стенки влагалища исследуются с помощью специального прибора — кольпоскопа. Во время процедуры детально рассматривают строение, определяют размеры и распространенность злокачественного новообразования.- Цитологический анализ соскобов с опухоли. Позволяет определить клеточный состав новообразования.
- Биопсия. Подразумевает забор образца пораженных тканей с помощью тонкой иглы. Полученный материал направляется на гистологическое исследование. Метод помогает определить вид опухоли, степень отличия ее клеток от элементов здоровой ткани.
- Цистоскопия. Эндоскопическое исследование внутренних поверхностей стенок мочевого пузыря помогает выявить распространение опухоли на органы выделительной системы.
- Урография (рентгенологическое исследование почек с применением контрастного вещества). Помогает выявить вторичные очаги поражения в почках.
- Ректороманоскопия. С помощью оснащенного камерой прибора исследуют прямую кишку и нижние отделы сигмовидной. Это помогает обнаружить прорастание опухоли в кишечник.
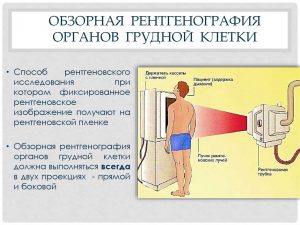 Рентгенологическое исследование органов грудной клетки. Помогает выявить метастазы в легких и средостении.
Рентгенологическое исследование органов грудной клетки. Помогает выявить метастазы в легких и средостении.- Ультразвуковое исследование тазовой и брюшной области. Направлено на обнаружение вторичных очагов в матке, яичниках, печени.
- Консультация онколога. На этом этапе составляется план лечения, подбираются наиболее эффективные методики.
Виды и стадии заболевания
При постановке диагноза и составлении плана лечения опухоль классифицируют по распространенности:
- 0 стадия (опухоль имеет ограниченный характер);
- 1 стадия (новообразование не распространяется за пределы влагалища);
- 2 степень (опухоль прорастает в близлежащие ткани, не затрагивая тазовые стенки);
- 3 стадия (рак распространяется на стенки таза);
- 4 степень (опухоль приобретает распространенный характер, появляются метастазы в близлежащих и отдаленных органах).
По типу клеток, входящих в состав опухоли:
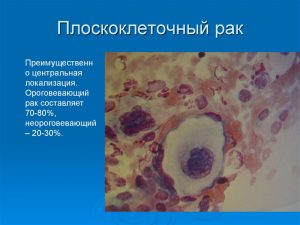 Плоскоклеточный рак. Опухоль состоит из измененных клеток плоского эпителия, образующего поверхностный слой кожи. Это наиболее распространенный тип рака. Как выглядит такое новообразование, можно увидеть на фото.
Плоскоклеточный рак. Опухоль состоит из измененных клеток плоского эпителия, образующего поверхностный слой кожи. Это наиболее распространенный тип рака. Как выглядит такое новообразование, можно увидеть на фото.- Аденокарцинома. Опухоль произрастает из железистых тканей. Выявляется у молодых женщин.
- Рабдомиосаркома. Новообразование формируется из мышечных клеток. Диагностируется у детей раннего возраста.
- Саркома. Образуется из соединительнотканных волокон.
- Меланома. Редкий тип новообразований, формирующихся из пигментных клеток.
Способы лечения
Терапевтическая схема составляется с учетом стадии заболевания, распространенности опухоли, наличия метастазов, общего состояния организма пациентки. Она может включать:
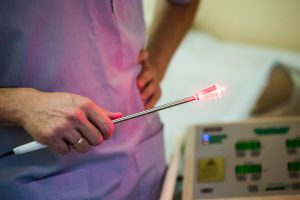 Малоинвазивные методики. На 1 стадии заболевания применяется фотодинамическая терапия. Пораженные участки обрабатываются веществом, повышающим чувствительность опухоли к свету. Потом опухолевые ткани разрушают направленным световым лучом. При небольших размерах новообразования может использоваться лазерное воздействие или электронож. Эффективна на ранних стадиях и криодеструкция — разрушение новообразования низкотемпературным воздействием.
Малоинвазивные методики. На 1 стадии заболевания применяется фотодинамическая терапия. Пораженные участки обрабатываются веществом, повышающим чувствительность опухоли к свету. Потом опухолевые ткани разрушают направленным световым лучом. При небольших размерах новообразования может использоваться лазерное воздействие или электронож. Эффективна на ранних стадиях и криодеструкция — разрушение новообразования низкотемпературным воздействием.- Химиотерапия. Химиотерапевтические препараты системного действия при раке влагалища используются крайне редко. Цитостатики (фторурацил) применяются в виде аппликаций.
- Лучевую терапию. Проводится наружным, внутриполостным и внутритканевым способами. Первые 2 метода подразумевают дистанционное воздействие рентгеновских или гамма-лучей. Третий способ основывается на введении радиоактивных препаратов в ткани. При распространенных опухолях облучению подвергаются влагалище, матка, придатки, мочевой пузырь и тазовые лимфоузлы.
- Хирургические вмешательства. При поражении верхних отделов влагалища производится удаление матки, придатков, шейки матки и свода влагалища с оставлением культи. При поражении шейки матки операцию дополняют иссечением тазовых лимфоузлов. На 4 стадии заболевания применяется полное удаление органов, клетчатки и лимфатических узлов малого таза.
Возможные последствия
Заболевание может осложняться:
- массивными влагалищными кровотечениями;
- изъязвлением слизистых оболочек влагалища;
- поражением органов малого таза, нарушающим их функции;
- образованием ходов между прямой кишкой, мочевым пузырем и влагалищем;
- распространением раковых клеток на почки, кишечник, легкие, печень, головной мозг;
- смертью пациентки.
Профилактика
Профилактика заболевания подразумевает:
- своевременное лечение воспалительных заболеваний и вирусных инфекций;
- соблюдение правил интимной гигиены;
- раннее устранение предраковых состояний (дисплазии, остроконечных кондилом, хронических воспалительных заболеваний);
- отказ от вредных привычек;
- исключение случайных интимных связей;
- регулярное обследование у гинеколога.
Заключение
При раннем начале лечения болезнь имеет благоприятный прогноз. При выявлении на 3-4 стадии продолжительность жизни зависит от типа рака и его распространенности. Более 5 лет с момента постановки диагноза на 1 стадии проживает 70% заболевших, на 4 стадии — не более 15%.