Оглавление
Нижняя часть матки, которая заходит во влагалище, называется шейкой. Как и любая ткань в теле, она подвержена воспалению. Покраснение шейки матки имеет различные причины, некоторые из которых приводят к тяжелым осложнениям.

Основные причины возникновения
Узкий проход, шейка, называемый также цервикальным каналом, занимает пространство от влагалища до внутренней части матки. Эта закрытая часть канала позволяет крови вытекать из матки в менструальный период и проникать сперме внутрь, во время полового акта. Проход распахивается широко лишь в период родов.
Поверхность шейки покрыта кожистыми клетками. На всем протяжении цервикального канала находятся цилиндрические клетки. Между ними расположены мелкие железы, продуцирующие слизь, которая заполняет цервикальный канал. Слизь содержит бактерицидные вещества, препятствующие попаданию в матку инфекций.
Воспаление слизистой и возникновение красноты шейки может зависеть от наличия артериальной и венозной крови.
При артериальной форме в место расширения артерий устремляется поток пульсирующей крови, что вызывает покраснение. Это происходит при активной форме развития заболеваний.
При венозной гиперемии резко изменяется цвет слизистой оболочки шейки матки. Она становится темно-красной или фиолетовой. При этом появляется отечность в области шейки, жжение, зуд.
Гиперемия — не отдельное заболевание, это признак, говорящий о наличии проблем в женских половых органах. Многие воспалительные процессы развиваются продолжительное время бессимптомно, поэтому появление красноты должно быть поводом для беспокойства.
Возможные причины раздражения шейки, вызывающие эритему (покраснение):
- цервицит;
- венерическая болезнь;
- рак шейки;
- цервикальные полипы и спайки;
- тазовые воспалительные заболевания;
- эндометриоз;
- адгезия шоколадных кист.
Часто покраснение не связано с инфекционными заболеваниями. Оно может возникнуть по следующим причинам:
- механические травмы в области половых органов;
- проблемы с сердцем и кровообращением;
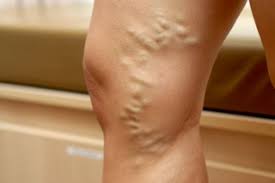 наличие варикоза в области малого таза;
наличие варикоза в области малого таза;- переохлаждение или перегрев организма;
- повышенное артериальное давление;
- как аллергическая реакция на гигиенические и противозачаточные латексные средства;
- как следствие принятия лекарственных препаратов;
- период гормональных изменений;
- продолжительные запоры, сопровождающиеся внутрибрюшной гипертонией.
Иногда в период беременности у женщин возникает гиперемия шейки матки.
Возможные заболевания
Одной из наиболее частых причин красноты шейки матки является цервицит.
Гиперемия шейки матки является следствием и других заболеваний, таких как:
- Урогенитальный хламидиоз. Возбудитель — разновидность хламидии, передается половым путем. Несвоевременное выявление и лечение приводит к бесплодию.
- Урогенитальный микоплазмоз, возбудитель которого, микоплазма, передается половым путем.
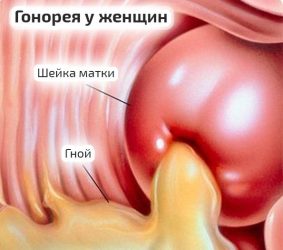 Гонорея, опасное заболевание, при котором возможно поражение матки. Помимо покрасневшей шейки появляется еще один отличительный симптом — сильно пахнущие вагинальные выделения.
Гонорея, опасное заболевание, при котором возможно поражение матки. Помимо покрасневшей шейки появляется еще один отличительный симптом — сильно пахнущие вагинальные выделения.- Трихомониаз, вызванный одноклеточными паразитами. Заражение происходит во время полового акта.
- Кандидоз, заболевание вызванное грибком, который присутствует во влагалище постоянно. Развитие молочницы происходит на фоне снижения иммунной системы.
- Бактериальный вагиноз, при котором снижается количество полезных лактобактерий.
- Дисплазия — заболевание, связанное с образованием нетипичных клеток на шейке матки.
Иногда краснота сопровождается влагалищным кровотечением, болезненными ощущениями в нижней
части живота и в промежности и повышенным артериальным давлением.
Единичные симптомы или их совокупность должны служить поводом для срочного посещения гинеколога.
Способы лечения
Прежде чем начинать лечение гиперемии, надо установить основной вид заболевания. Терапия может быть консервативная и хирургическая.
Медикаментозное лечение, назначаемое врачом, включает в себя:
- прием антивирусных, противогрибковых препаратов, антибиотиков, если заболевание имеет инфекционный характер;
- при повышении гемоглобина, вызвавшего гиперемию шейки матки, назначаются соответствующие препараты, снижающие уровень гемоглобина;
 он сопровождается болезненным мочеиспусканием, гнойными выделениями, болями внизу живота. Если не начато своевременное лечение, то поражение затрагивает и другие репродуктивные органы.при отеках, красноте, вызванных нарушением микроциркуляции крови, принимаются медикаменты, стабилизирующие кровоток;
он сопровождается болезненным мочеиспусканием, гнойными выделениями, болями внизу живота. Если не начато своевременное лечение, то поражение затрагивает и другие репродуктивные органы.при отеках, красноте, вызванных нарушением микроциркуляции крови, принимаются медикаменты, стабилизирующие кровоток;- если покраснение вызвано аллергией, назначаются антигистаминные лекарственные средства;
- при появлении ран, механических травм, вызывающих покраснение, применяются заживляющие мази;
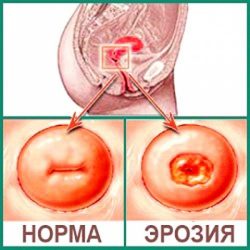
- своевременное лечение эрозий специальными препаратами, если эрозия была причиной возникновения гиперемии.
От некоторых вагинальных инфекций можно избавиться без лекарств, применяя народные средства. Предварительно необходимо проконсультироваться с врачом. Поставленный им диагноз поможет определить степень развития вагинальной инфекции и необходимость применения домашних средств.
Хирургическое вмешательство проводится по показаниям врача, когда покраснение указывает на сложные заболевания, такие как миомы, опухоли.
Меры профилактики
Необходимо содержать половые органы в чистоте, применять для подмывания мягкое мыло и теплую воду. Необязательно после этого пользоваться полотенцем, в котором сохраняются бактерии. Высушить интимную зону можно феном, установленным на прохладный воздух.
Стараться избегать царапин и трещин в области гениталий, особенно в период появления зуда.
По возможности носить только 100% хлопковое белье белого цвета. Иногда раздражителем является состав краски, применяемый в окрашивании нижнего белья. Следует избегать синтетических тканей. Стринги вызывают раздражение в интимной зоне, особенно в период заболевания. Колготки желательно носить с хлопковой ластовицей.
В период воспаления в области гениталий в течение дня лучше пользоваться гигиеническими тампонами вместо салфеток.
 Следует избегать раздражающих вульву предметов, таких как прокладки с дезодорантами, мази, смазки, масла, особенно предметов интимной косметики, содержащих кукурузный крахмал. Он является хорошей питательной средой для размножения микроорганизмов.
Следует избегать раздражающих вульву предметов, таких как прокладки с дезодорантами, мази, смазки, масла, особенно предметов интимной косметики, содержащих кукурузный крахмал. Он является хорошей питательной средой для размножения микроорганизмов.
В период обострения заболевания стараться не подвергать половые органы переохлаждению и перегреву.
Придерживаться норм правильного питания, не употреблять солености, жирные продукты, острые. Во время лечения алкоголь, кофе, сладости противопоказаны.
Употребление пробиотиков способствует предотвращению вагинальных инфекций.
Заключение
Во многих случаях гинекологические заболевания протекают бессимптомно на начальной стадии. Появившаяся гиперемия шейки матки может быть первым признаком инфекции. Чтобы не упустить момент начала лечения, необходимо ежегодно посещать гинеколога.
Вагинальные инфекции, особенно вызванные дрожжевыми бактериями, сами по себе не исчезнут и часто возвращаются. Иногда их появление указывает на то, что в организме зарождается заболевание, такое как рак или миома.
Важно полностью избавиться от половых инфекций, пройти курс лечения до конца. Надо помнить, что запущенные болезни — это прямой путь к осложнениям, включая повышенный риск досрочных родов, заболевания органов таза, дисбактериоз, воспалительные заболевания детородных органов.