Оглавление
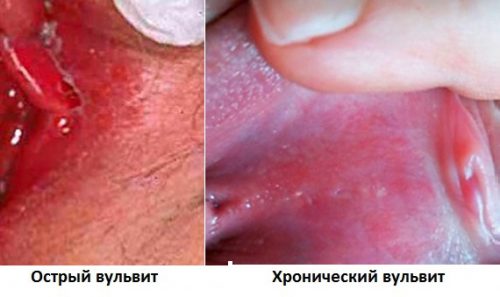
Хронический вульвит — это вялотекущее (более 3 месяцев) воспалительное заболевание, охватывающие наружные половые органы у женщин: клитор, половые губы, область влагалища. В запущенных формах инфекция может распространиться по всей промежности и постепенно перейти на кожу внутренней поверхности бедер.

Причины возникновения
Вульвит у женщин разделяют на 2 типа: первичный и вторичный.
Первичный тип патологии нередко протекает как самостоятельное заболевание. Причинами развития такого вида вульвита могут быть:
- повреждение вульвы во время гигиенических процедур;
- расчесывание наружных половых органов, спровоцированное гельминтозом, аллергическим зудом, сахарным диабетом;
- травма вульвы при сексе;
- ожог тканей вульвы.
Неприятные симптомы при этом виде патологии вызывают болезнетворные бактерии, которые из-за травматизации тканей легко проникают в организм. Первичный вульвит чаще всего можно наблюдать:
- у девочек до 10 лет;
- после климакса;
- при нарушениях гормонального фона.
Вторичный вульвит встречается гораздо чаще первичного и возникает вследствие распространения воспаления нисходящим путем из влагалища. К причинам, запустившим инфекционный процесс, можно отнести:
 неконтролируемый прием антибиотиков;
неконтролируемый прием антибиотиков;- пренебрежение правилами личной гигиены;
- нарушение работы эндокринной и иммунной систем организма;
- хронические гинекологические заболевания;
- ношение тесного белья;
- беспорядочные половые связи.
Хроническое течение заболевания чаще наблюдается у девочек. Связано это с несовершенностью иммунитета и анатомическими особенностями. Слизистая оболочка в детском возрасте еще тонкая и может легко травмироваться. Кроме этого, в содержимом влагалища нет лактобактерий, которые выступают своеобразным щитом, защищающим от проникновения болезнетворных возбудителей.
Симптомы
Хроническое течение вульвита отличается от острого тем, что симптомы выражены довольно скудно, а в период ремиссии могут стихать, это:
- незначительная отечность и покраснение клитора и слизистых оболочек;
- раздражение, жжение и зуд;
- при вторичном вульвите появляются влагалищные выделения;
- возможны болевые ощущения, возникающие во время мочеиспускания или полового акта.

Диагностика
Любые неприятные ощущения в области гениталий — это повод нанести визит гинекологу. Специалист соберет анамнез и проведет гинекологический осмотр, на основе которого поставит предварительный диагноз. Однако, чтобы окончательно утвердить его и выяснить причину, вследствие которой развилась патология, необходимо сделать ряд исследований. Среди них:
- Микроскопия гинекологического мазка. Повышенное количество лейкоцитов указывает на наличие воспаления, а нарушения в составе микрофлоры помогут определить возбудителя.
- Анализ кала на наличие гельминтов.
- Общий анализ крови и мочи.
 Бакпосев выделений. Исследование нужно не только для выявления возбудителя, но и для определения подходящего антибиотика, способного устранить развитие патологического процесса.
Бакпосев выделений. Исследование нужно не только для выявления возбудителя, но и для определения подходящего антибиотика, способного устранить развитие патологического процесса.- Проверка на инфекции, передающиеся половым путем. Если анализ подтверждается, рекомендуется обследовать обоих партнеров.
- Вагиноскопия. Чаще всего назначается девочкам, чтобы провести осмотр и не повредить девственную плеву.
Лечение хронического вульвита
Лечение назначается после подтверждения диагноза и установления вида вульвита. Терапия требует комплексного подхода, что включает в себя использование фунгицидных препаратов, антибиотиков, антисептических растворов, мазей, свечей.
Применяемые методы направлены на санацию влагалища, лечение воспалительных процессов репродуктивных органов, а также на повышение иммунитета.
Чаще всего используются следующие препараты:
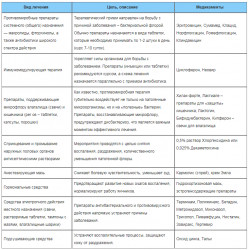 Свечи: Тержинан, Полижинакс, Гиналгин, Гексикон с хлоргексидином. При хроническом течении их используют 1 раз в день, подострый вульвит (до 3 месяцев) требует увеличения нормы до 2 суппозиториев в сутки.
Свечи: Тержинан, Полижинакс, Гиналгин, Гексикон с хлоргексидином. При хроническом течении их используют 1 раз в день, подострый вульвит (до 3 месяцев) требует увеличения нормы до 2 суппозиториев в сутки.- Антисептические мази и растворы: Лактагель, Тридерм, Левомеколь, Синтомициновая мазь, ванночки со слабым раствором марганца или настоем ромашки.
- Антибиотики: Амоксиклав, Доксициклин, Эритромицин.
- При длительном течении рекомендуется иммуномоделирующая терапия, прием поливитаминов, биогенные стимуляторы.
- Аллергические проявления устраняются антигистаминными препаратами.
При хроническом течении вульвита показаны и физиологические процедуры:
- Электрофорез с использованием лекарственных растворов на область лобка и внутренней поверхности бедер. Процедура позволяет снять отечность и болевые ощущения.
- УФО. Ускоряет процесс регенерации поврежденных тканей, нормализует обменные процессы на клеточном уровне.
 Местный лазерофорез. Устраняет воспалительный процесс, улучшает кровообращение, предотвращает клеточное кислородное голодание.
Местный лазерофорез. Устраняет воспалительный процесс, улучшает кровообращение, предотвращает клеточное кислородное голодание.
Параллельно с медикаментозным лечением для устранения вульвита используются народные рецепты. Чаще всего применяются настои и отвары лечебных трав и растений. Наиболее популярными считаются: ромашка, череда, крапива, кора дуба, цветки ноготков.
Осложнения
С наружных половых путей патология может распространиться глубже, вызывая сальпингоофорит, вагинит, эндометрит, цервицит, бесплодие. При воспалении бартолиновых желез могут возникнуть кисты и абсцессы. Вульвит способен стать причиной хронических язв вульвы.
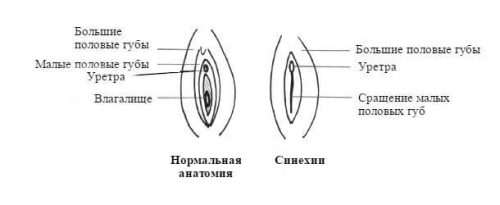
У девочек на фоне вульвита может развиться синехия (спайки между отдельными участками слизистой маточной полости между собой), что сильно осложнит их будущую половую жизнь.
Профилактика
Для предупреждения вульвита требуется:
- не пренебрегать личной гигиеной;
- своевременно лечить хронические инфекционные болезни и нарушения в малом тазу;
- носить хлопчатобумажное белье;
- отказаться от вредных привычек и неправильного питания (ограничить употребление рафинированных углеводов и жиров, насыщать организм достаточным количеством белка);
- исключить случайные половые связи;
- предупреждать или своевременно лечить глистное заражение.
Также необходимо не забывать дважды в год проходить профилактические осмотры у гинеколога.