Эндометрит — это заболевание, характерное для женщин репродуктивного возраста, проявляющееся воспалением слизистой оболочки матки — эндометрия. Среди его причин — нарушение баланса микрофлоры внутренних половых органов, использование внутриматочных контрацептивов и отсутствие нормальной реабилитации после сложных родов. Почти в половине случаев эндометрит протекает бессимптомно, поэтому женщина упускает момент перехода болезни в хроническую форму.

Хронический эндометрит и ЭКО можно считать взаимоисключающими понятиями, т. к. эта патология входит в список противопоказаний для проведения процедуры оплодотворения.
Эффективность метода
Хронический эндометрит часто классифицируют как причину бесплодия, но, если выразиться более точно, это скорее причина хронического невынашивания беременности. Воспаление слизистой оболочки матки не нарушает функции яичников, и яйцеклетки вырабатываются согласно нормальному циклу. Препятствие возникает на этапе имплантации оплодотворенной клетки в стенку матки: измененная слизистая не позволяет эмбриону прикрепиться, и беременность не наступает.
В этом случае экстракорпоральное оплодотворение имеет благоприятный прогноз, но при условии предварительного лечения эндометрита. Без приведения слизистой оболочки матки в нормальное функциональное состояние процедура ЭКО будет практически бесполезной: даже если эмбрион сможет прикрепиться, вероятность выкидыша на ранних сроках достаточно высока.
Лечение заболевания перед ЭКО
Лечение хронического эндометрита назначается в зависимости от формы заболевания, его этиологии и общего состояния здоровья женщины. Выделяют 3 варианта этой патологии:
- Гипертрофический эндометрит — воспаление слизистой оболочки с ее утолщением.
- Атрофический — эндометрий истончается, железы становятся неактивными.
- Кистозный — разрастание фиброзной ткани, сдавливающий железы, вследствие чего их секрет сгущается и образуются кисты.
Чтобы получить точную клиническую картину, врач, помимо прочих анализов, может назначить гистероскопию. Это диагностический метод, заключающийся в визуальном осмотре влагалища, шейки матки и ее полости с помощью гистероскопа. Оптический датчик этого прибора вводится непосредственно в орган и передает изображение на экран, позволяя врачу оценить ситуацию и поставить точный диагноз. От этого будет зависеть тактика дальнейшего лечения.
Если эндометрит имеет инфекционную природу, назначается антибактериальная терапия. Препараты подбираются на основании результатов анализов и с учетом чувствительности к антибиотикам. Противовирусное лечение проводится, когда по результатам обследования бактерий в эндометрии не обнаружено, но воспалительный процесс продолжается. В этом случае нужны меры по восстановлению местного и общего иммунитета.
Если анализ на гормоны показывает снижение уровня прогестерона, это может способствовать переходу любого воспаления эндометрия в хронический процесс. Здесь потребуется курс гормонального лечения.
При выявлении проблем с кровообращением в сосудах маточного эпителия назначается метаболическая терапия: курс препаратов, снижающих тромбообразование (капельницы с Актовегином). Они улучшают кровоснабжение и клеточное питание тканей матки, что благоприятно сказывается на состоянии эндометрия.
Подготовка к процедуре
Глубокое и всестороннее обследование женского организма перед процедурой ЭКО — важнейший этап подготовки. Помимо эндометрита и других проблем непосредственно с маткой, любые выявленные отклонения в здоровье женщины должны быть скорректированы, все обнаруженные болезни — вылечены. Только после этого можно ожидать удачного исхода процедуры.
 Первый шаг — анализы крови на антитела к TORCH-инфекциям: краснуху, цитомегаловирусу, герпесу, токсоплазмозу и т. п. Особенность этих болезней в том, что после первого же эпизода женщина приобретает пожизненный иммунитет к возбудителю, но, если первичное заражение происходит во время беременности, это чревато опасными осложнениями для плода. Анализ показывает, с какими из этих инфекций женщина уже сталкивалась, а каких есть основания опасаться. Кроме того, кровь исследуют на ВИЧ-инфекции, гепатиты В и С, сифилис.
Первый шаг — анализы крови на антитела к TORCH-инфекциям: краснуху, цитомегаловирусу, герпесу, токсоплазмозу и т. п. Особенность этих болезней в том, что после первого же эпизода женщина приобретает пожизненный иммунитет к возбудителю, но, если первичное заражение происходит во время беременности, это чревато опасными осложнениями для плода. Анализ показывает, с какими из этих инфекций женщина уже сталкивалась, а каких есть основания опасаться. Кроме того, кровь исследуют на ВИЧ-инфекции, гепатиты В и С, сифилис.
После этого проводятся исследования микрофлоры половых органов: мазок из влагалища, бактериологический посев из шеечного канала, уретры и влагалища, цитологическое исследование цервикального эпителия. В начале цикла проводят УЗИ матки, труб и яичников.
Следующий шаг — анализ крови на гормоны: мужские, женские, щитовидной железы. Сдается в дни, обозначенные врачом исходя из менструального календаря женщины. Дополнительно кровь проверяют на свертываемость.
Если какой-то из анализов показывает неудовлетворительный результат, назначается терапия, приводящая в норму тот или иной показатель: лечение от инфекций, курс гормонов при нарушениях работы эндокринной системы и т. д.
Если же все результаты в норме, врач приступает к выбору протокола экстракорпорального оплодотворения: нужна ли стимуляция выработки яйцеклеток или процедуру можно провести в естественном цикле. Стимуляция (если она нужна) — это последний этап подготовки, после него делают пункцию яйцеклеток и начинают оплодотворение.
Противопоказания
В числе противопоказаний к проведению ЭКО состояния, которые невозможно компенсировать или вылечить, чтобы можно было надеяться на удачный исход процедуры. Среди них:
 врожденные пороки развития матки или приобретенные деформации, делающие невозможным прикрепление эмбриона или вынашивание плода;
врожденные пороки развития матки или приобретенные деформации, делающие невозможным прикрепление эмбриона или вынашивание плода;- острые воспалительные процессы в организме;
- телесные или психические болезни, являющиеся противопоказанием к беременности и (или) родам;
- злокачественные новообразования любых органов за весь период жизни, в т. ч. и удаленные;
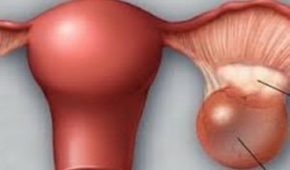
- опухоли яичников;
- доброкачественные опухоли маточной ткани.
Некоторые противопоказания можно считать временными: например, доброкачественные новообразования в матке можно удалить, а острые воспаления — вылечить, и если все пройдет удачно, то женщина сможет пройти ЭКО и выносить ребенка. При наличии же постоянных противопоказаний (т. е. не подлежащих коррекции) проводить процедуру не рекомендуется, т. к. существует риск ухудшения состояния здоровья женщины как в процессе подготовки и оплодотворения, так и во время беременности и родов.