Оглавление
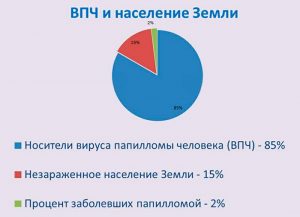
Папилломы у детей — это проявление ПВИ (папилломавирусной инфекции), которая вызывается ВПЧ (вирусом папилломы человека). Вирус является высокоспецифичным, т. е. приживается только у человека. ВПЧ заражено около 89% населения земного шара. При проникновении вируса в организм человека он остается там навсегда, вывести его невозможно, можно только контролировать проявления болезни.

Заражение не зависит от возраста, пола, хотя и имеются данные, что вирус чаще предпочитает женщин. Дети тоже могут заражаться даже в новорожденном периоде, но чаще папилломавирус встречается у школьников. Папилломы вызывают появление образований доброкачественных по природе, но не исключается их малигнизация.
Вирус папилломы человека у детей поражает больше кожу, но может встречаться и на слизистых. Локализация его повсеместна.
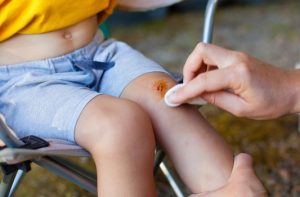
При попадании на кожу вирус обязательно пытается проникнуть внутрь, для этого ему нужны входные ворота в виде ссадин, царапин, порезов, воспалений и пр. Если таковых нет, то заражение не произойдет. Это очень важно помнить родителям, которые не должны допускать повреждений целостности кожи у ребенка и сразу обрабатывать любые повреждения кожи антисептиками. После проникновения в кожу вирус попадает в клетки эпителия и встраивает свою ДНК в ядро клетки.
 Если при этом иммунитет организма хозяина на высоком уровне, вирус будет находиться в латентном состоянии, никак себя не проявляя очень длительное время.
Если при этом иммунитет организма хозяина на высоком уровне, вирус будет находиться в латентном состоянии, никак себя не проявляя очень длительное время.
Но при снижении иммунитета (это главное условие) он тут же активируется и начинает размножаться. По мере этого происходит проникновение вируса в глубокие слои кожи и поражение клеток. У маленьких детей заражение вирусом происходит и без повреждения кожи.
Причины появления
Каковы причины папилломатоза? Папиллома у ребенка может появиться в любом возрасте. Развитие врожденного папилломатоза отмечается при заражении ребенка во внутриутробном периоде или в процессе родов от инфицированной мамы. Вирус довольно устойчив во внешней среде, особенно во влажной и теплой, поэтому так часто происходит заражение ВПЧ в местах скопления детей: в школах, детских садах, бассейнах, саунах, раздевалках. Контактно-бытовой путь заражения происходит через игрушки, посуду, вещи, предметы гигиены, поцелуи, объятия, контакт с зараженным ребенком.
У детей нередко могут быть всевозможные ссадины, ранки, царапины через которые инфекция проникает внутрь. К тому же дети любят облизывать предметы, пальцы. Самозаражение происходит при расчесах образований. Хороший иммунитет прекрасно справляется с вирусом, уничтожая его, но при снижении защитных сил организма вирус тут же переходит в активную фазу. Существует целый ряд предрасполагающих факторов:
 аллергия;
аллергия;- ослабление иммунитета по различным причинам;
- длительный прием антибиотиков при лечении других заболеваний;
- гиповитаминозы;
- причины могут быть и в нарушении питания со злоупотреблением быстрых углеводов;
- эндокринные нарушения;
- стрессы;
- диспепсии и дисбактериозы;
- смена климата и плохая экология;
- смена часовых поясов;
- частые вирусные простудные заболевания (более 6 раз в году), при этом снижается выработка интерферона;
- длительные хронические инфекции типа туберкулеза, тонзиллита, бронхита, аденоидов;
- бронхиальная астма.
 Вредные привычки, часто имеющиеся у ребенка, также могут сыграть роль провоцирующего фактора: например, папиллома на губе обязательно возникнет при привычке грызть ногти. При размножении вируса инкубационный период составляет от 1 до 3 недель, после чего на коже появляются наросты. При сильном иммунитете они регрессируют за 2–3 месяца, в других случаях продолжают расти и развиваться. Обычно папилломы у детей появляются на шее, конечностях, лице, нежных участках тела. Если папиллом меньше 6, требуется только наблюдение у врача и прием витаминов.
Вредные привычки, часто имеющиеся у ребенка, также могут сыграть роль провоцирующего фактора: например, папиллома на губе обязательно возникнет при привычке грызть ногти. При размножении вируса инкубационный период составляет от 1 до 3 недель, после чего на коже появляются наросты. При сильном иммунитете они регрессируют за 2–3 месяца, в других случаях продолжают расти и развиваться. Обычно папилломы у детей появляются на шее, конечностях, лице, нежных участках тела. Если папиллом меньше 6, требуется только наблюдение у врача и прием витаминов.
Виды папиллом у детей
Насчитывается 130 видов папиллом, из них 40 штаммов вызывают поражение урогениталий, остальные возникают на коже и слизистых. Папилломы классифицируют по многим признакам: цвету, размеру, локализации, внешнему виду, онкогенности и пр. По цвету папилломы бывают белые, розовые, серые, желтые и коричневые.
По внешнему виду:
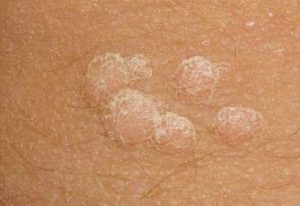 плоские — они полностью примыкают к коже и врастают в нее (хуже всех поддаются лечению);
плоские — они полностью примыкают к коже и врастают в нее (хуже всех поддаются лечению);- шаровидные — контакт с кожей в нижней части шара;
- нитевидные — имеют нитевидное основание, которым и прикрепляются к коже;
- остроконечные или кондиломы — имеют форму конуса, они чаще других перерождаются.
Чем меньше площадь соприкосновения с кожей, тем легче удалить папиллому, поэтому легче других лечатся шаровидные и нитевидные. Обычные бородавки (вульгарные) чаще встречаются на кисти и между пальцами, реже на лице у ребенка и стопах. Они обязательно круглой формы, имеют шероховатую поверхность, выглядят как узелки с сосочковыми выростами, возвышаются над уровнем кожи, не болят. Размер — не более 1 см. Цвет — от телесного до серого.
Плоские папилломы плотно соприкасаются с кожей, похожи на чечевицу, телесного цвета, появляются на лице и шее, слегка возвышаются над кожей. Плоские папилломы у грудничка вызывают сильный зуд.
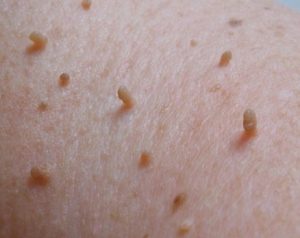 Нитевидные папилломы растут на участках с тонкой нежной кожей. Часто появляются под мышками, в паху. Выглядят как сосочки телесного цвета на короткой узкой ножке. У ребенка нитевидные бородавки больше встречаются на слизистых, на веке, шее, уголках губ.
Нитевидные папилломы растут на участках с тонкой нежной кожей. Часто появляются под мышками, в паху. Выглядят как сосочки телесного цвета на короткой узкой ножке. У ребенка нитевидные бородавки больше встречаются на слизистых, на веке, шее, уголках губ.
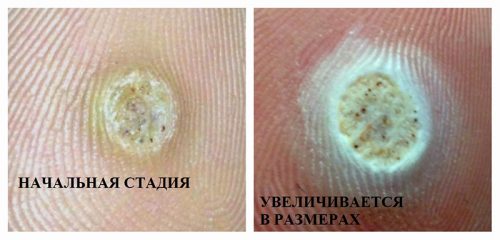
Папилломы на подошве чаще локализованы в области большого пальца и между пальцами. По цвету желтоватые или серые, круглые, небольшие по размеру. Они похожи на сухую мозоль или натоптыш, но имеют в центре черные точки, которые представляют собой ворсинчатый стержень с тромбированными сосудами (см. фото ниже). Очень болезненны при ходьбе и надавливании, боль при этом колющая, поэтому их называют еще шипицами.
Респираторный папилломатоз имеет тяжелое течение, плохо поддается лечению и склонен к рецидивам. Встречается очень редко. Диагностируется в первые 2 месяца жизни. Появление папиллом в дыхательных путях всегда связано с инфицированием при родах. Чаще вызываются штаммом 11 и 6. Внешне представляют из себя розоватые выросты на ножке в горле, мягкие с зернистой поверхностью и подвижные. Из-за этого они могут закупорить вход в гортань и вызвать нарушение дыхания и речи.
Эпителиальная гиперплазия — подвид папилломатоза. Такие же нитевидные выросты появляются на языке, небе, щеках.
Бородавчатая гиперплазия тоже встречается редко, но является самой опасной, т. к. в 30% случаев переходит в рак. Сначала на коже рук или ног появляются темные пятна, коричневого или красного цвета. Затем кожа на этом месте грубеет, появляется шероховатая поверхность.
Вирусы ВПЧ по степени опасности подразделяются на не онкогенные, низко- и высокоонкогенные. Последние переходят в рак в 90% случаев.
Симптоматические проявления
Папилломы появляются внезапно, они могут быть единичными или располагаться целой группой — на теле у ребенка может быть до 10 образований. На коже они видны сразу. В большинстве случаев дискомфорт не вызывают и характерные симптомы отсутствуют, малыш их не замечает.
При локализации папиллом вокруг ануса, на слизистых рта, шее, на губах, подошве — они могут быть болезненными, зудеть. Симптомы зуда особенно характерны для грудничков из-за нежности их кожи. Срочное обращение к врачу становится необходимым, если видны признаки роста образования, изменения его цвета и структуры.
Диагностические мероприятия
 Поскольку вирус обладает повреждающим действием на клетки, исследуют срезы ткани. Появление атипичных клеток, изменение их ядер, метаплазия, разрастание базальных клеток говорит о наличии ВПЧ. Сам вирус определяют методом ПЦР, который определяет штамм вируса и его онкогенность. Биопсия с последующей гистологией определит процесс малигнизации.
Поскольку вирус обладает повреждающим действием на клетки, исследуют срезы ткани. Появление атипичных клеток, изменение их ядер, метаплазия, разрастание базальных клеток говорит о наличии ВПЧ. Сам вирус определяют методом ПЦР, который определяет штамм вируса и его онкогенность. Биопсия с последующей гистологией определит процесс малигнизации.
Принципы лечения
Лечение ПВИ у детей имеет свои особенности. Удаление папиллом у детей всегда в большинстве своем вызывает боль, а значит, и страх у ребенка, и негативное отношение родителей. Кроме того, полное удаление вируса из организма на сегодня невозможно. Врачи могут лишь лечить курсами иммуномодуляторов, чтобы повысить иммунитет и перевести вирус в латентное состояние. Детям применяют разрушение папиллом физическими воздействиями и в дальнейшем использование аналогов интерферона.
У детей лечение должно быть минимально болезненным, не травматичным, коротким по времени воздействия, с малыми побочными эффектами. К таким методам можно отнести:
- Лазерное удаление — на сегодня самый высокоэффективный метод, позволяет удалять за раз около 10 папиллом. После воздействия лазера в течение минуты образуется струп, под которым идет заживление раны и образование чистой новой кожи. Это происходит в течение 2–5 недель. Самостоятельно сдирать корочку при этом нельзя. Метод дорогой, для него требуется опытность врача. Папилломы на лице лазером не удаляют ввиду возможности рубцов.
 Плазменную коагуляцию — самая короткая по времени операция, метод дешевый. Минусом является нахождение вируса в воздухе, поэтому при лечении нос и рот закрываются респиратором.
Плазменную коагуляцию — самая короткая по времени операция, метод дешевый. Минусом является нахождение вируса в воздухе, поэтому при лечении нос и рот закрываются респиратором.- Криодеструкцию — имеет много преимуществ ввиду своей дешевизны, простоты, безболезненности и быстроты. После воздействия жидкого азота в течение 10–20 секунд пораженная ткань не удаляется, а играет роль своеобразной повязки, под которой идет заживление. Клетки папилломы отмирают и она отпадает. Рубцов не остается, поэтому так можно лечить папилломы на лице.
- Химический метод лечения — до 7 лет детям применяют только кислотные Солкодерм, Дуофилм, Салициловую мазь, а после 7 лет — производные фенола, Ферезол и Веррукацид. Заживление длится несколько дней, метод хорош при единичных папилломах.
- Аппаратное удаление — применяется специальный хирургический аппарат «Сургитрон», он разрушает папиллому с помощью радиоволн. Процедура при этом отличается точностью и не оставляет рубцов. Применим даже на веках.

За несколько дней до операции всегда назначается курс иммуномодуляторов. Обезболивание достигается кремом Эмла, жидким азотом или введением анестетика подкожно.
Медикаментозное лечение
Оно имеет 2 цели:
- убрать уже существующие папилломы;
- не допустить появление новых.
Уничтожение производится приемом противовирусных препаратов внутрь и местно, предупреждение появления новых образований достигается повышением иммунитета. Для этого применяют Интерферон, Амиксин, Кагоцел, Амизон, Циклоферон, Ремантадин.
Для местного лечения используют противовирусные мази и кремы:
 Алдара, Малавит (кремы);
Алдара, Малавит (кремы);- мази Стефалин, Бетадин;
- Панавир (гель);
- масло Туи;
- иммуномодуляторы: Ликопид, Деринат, ИРС 19, Иммунал, Тимоген.
Растительные иммуностимуляторы готовят из трав: эхинацея, женьшень, аралия маньчжурская, шиповник, лимонник, грецкий орех, береза.
При осложнении текущих процессов возможно перерождение образований в рак кожи, разрастание папиллом и проникновение вируса в соседние ткани. Также может произойти воспаление папилломы с отмиранием ее клеток и окружающих тканей.
Профилактические меропрития
Необходимо укреплять иммунитет в первую очередь. Для этого нужно вести активный образ жизни, который включает:
- утренние зарядки;
- ежедневное пребывание на свежем воздухе;
- здоровый рацион;
- профилактический прием витаминов;
- личную регулярную гигиену малыша;
- ношение только своей обуви и вещей;
- пользование только своими средствами гигиены.
Родители должны регулярно осматривать кожу малыша: любые повреждения должны обязательно обрабатываться. Для предотвращения заражения плода ВПЧ во время беременности нужно пропить курс противовирусных препаратов. Мамам девочек-подростков нужно обеспечить вакцинацию прививкой Гардасил для защиты от рака шейки матки, который вызывается исключительно ВПЧ.