Оглавление
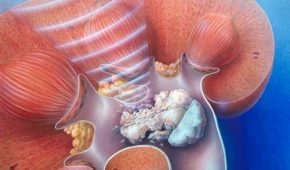
Трансуретральная резекция предстательной железы (ТУР) осуществляется для удаления разросшейся ткани. В основном проводят при наличии аденомы. Эта операция в большинстве случаев эффективна и позволяет избавиться от новообразования на продолжительный период времени.
Показания к назначению ТУР
У мужчин, особенно старшего возраста, аденома простаты (ДГПЖ — доброкачественная гиперплазия предстательной железы по новой классификации) является распространенной патологией, при которой в основном и назначается ТУР. Она осуществляется при объеме предстательной железы, не превышающем 80 мл, при желании пациента сохранить орган и, преимущественно, у больных молодого возраста.
Хирургическое вмешательство осуществляется в следующих случаях:
- Объем мочи, остающейся в мочевом пузыре после мочеиспускания, превышает 50 мл.
- Хронические инфекционные патологии урогенитального тракта.
- Недержание мочи. Наблюдаются постоянные позывы к мочеиспусканию — ощущаются тяжесть и сильные боли в зоне лобка с иррадиированием в яички и позвоночник.
- Ночное частое мочеиспускание. Возрастают позывы до 8-10 раз. Диагностируется ноктурия.
- Дивертикулы стенки пузыря, причиняющие беспокойство, вызванные провисанием его тканей с образованием полостей, не присущих этому органу.
 Болезненные частые позывы к мочеиспусканию.
Болезненные частые позывы к мочеиспусканию.- Обструкция мочевых путей, из-за чего мочеиспускание затрудняется или становится невозможным — отмечается сужение шейки пузыря и просвета мочеточника.
- Гнойные и кровяные выделения. Кровь в моче указывает на внутреннее кровотечение, возникающее из-за повреждения сосудов. Протекающий воспалительный процесс способствует образованию гноя.
Указанные симптомы не свидетельствуют о том, что необходимо проводить операцию. В 85% случаев достаточно консервативного лечения. Целесообразность хирургического вмешательства определяет врач после обследования организма и получения результатов проведенных анализов.
Еще одной причиной проведения операции является ранняя стадия карциномы, при которой наблюдается злокачественное перерождение ткани. Она проводится при хорошем самочувствии пациента.
Подготовка к процедуре
Для снижения рисков послеоперационного кровотечения и необходимости осуществления повторного хирургического вмешательства осуществляют предоперационную подготовку пациента к манипуляции в несколько этапов:
- Лабораторные анализы мочи и крови с обязательным анализом на онкомаркеры — простат-специфический антиген. При подозрениях на онкологию проводят пункцию с цитологией тканей.
 Коагулограмма для определения вязкости крови. Она показывает, насколько велик риск возникновения кровотечений после операции и имеется ли таковой по отношению к осложнениям.
Коагулограмма для определения вязкости крови. Она показывает, насколько велик риск возникновения кровотечений после операции и имеется ли таковой по отношению к осложнениям.- Трансректальное ультразвуковое обследование, уродинамический тест, цитоскопия — для оценки характера и объема опухоли, состояния предстательной железы и мочеиспускательного канала.
- Прием пациентом курса антибиотиков.
Оперативное лечение осуществляется около 1,5 часа. В основном делают местный наркоз в позвоночник (эпидуральную анестезию) для онемения нижней половины тела.
Пациента укладывают на спину на операционный стол, разводя ноги в стороны. Наружные органы половой системы обрабатывают антисептиком, а самого больного укрывают стерильным бельем.
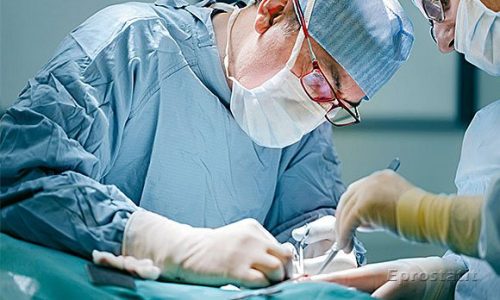
Как проводится операция?
В уретру вводят резектоскоп, состоящий из двух тубусов и петли. В качестве последней применяются следующие инструменты:
- петля электровапоризационная — напоминает вапоризацию зеленым лазером, но для испарения тканей используется ток большой частоты;
- петля биполярная — в инструменте находятся два электрода, между которыми создается замкнутое поле, ткани выжигаются;
- электропетля — ткани уменьшаются при узконаправленном воздействии электротока, при котором создается температура, достаточная для их некроза.
Операция выполняется моно- или биполярной резекцией. В первом случае удаляют железу, передавливающую мочеиспускательный канал с одной стороны. Биполярная резекция предполагает удаление ткани вокруг мочеточника.
По тубусам циркулирует жидкость. При действии электрического тока происходит удаление пораженных тканей.
Во время проведения операции используется ирригационная жидкость, подающаяся в один из каналов резектоскопа и удаляющаяся в другой. С ее помощью простата омывается, что дает возможность хирургу осуществлять визуальный контроль. Омовение необходимо вследствие того, что в процессе оперативного вмешательства повреждаются кровеносные сосуды.
Для отсасывания срезанных тканей используется помпа. После снятия «стружки» осуществляется контроль целостности сосудов, затем врач проводит гомеостаз (остановку кровотечения), после чего резектоскоп извлекается.
В уретру вставляют катетер Фалея, на конце которого расположен баллон, с помощью которого осуществляется тампонирование ложа аденомы — в бывшее место локализации опухоли нагнетают жидкость. Эта процедура позволяет остановить кровотечение из мелких сосудов.
Пузырь промывается постоянно, что предотвращает образование тромбов в канале для оттока мочи и препятствует спадению стенок пузыря.
Кровотечение может наблюдаться до 4 суток в послеоперационный период. Это связано с тем, что ложе аденомы отторгается и повреждает мелкие сосуды, вследствие чего катетер Фалея остается в уретре на все это время.
 После осуществления операции больной остается в стационаре на срок до 1 недели. В это время и в первые дни после выписки следят за мочеиспусканием больного. Нельзя допускать переполнения мочевого пузыря, создающего благоприятные условия для его инфицирования.
После осуществления операции больной остается в стационаре на срок до 1 недели. В это время и в первые дни после выписки следят за мочеиспусканием больного. Нельзя допускать переполнения мочевого пузыря, создающего благоприятные условия для его инфицирования.
Противопоказания
Хирург не должен осуществлять вмешательство в следующих случаях:
- Анкилоз тазобедренных суставов.
- Тяжелые патологические состояния почек.
- Нарушения, связанные со свертываемостью крови. ТУР не проводится при гемофилии, болезни Виллебранда. За неделю до проведения операции пациент прекращает прием разжижающих кровь препаратов.
- Заболевания в острых формах. Операция проводится при устойчивой ремиссии воспалительного процесса. При невозможности добиться этого, осуществляются иные хирургические методы. О воспалительном процессе свидетельствуют повышенный уровень лейкоцитов и наличие крови в моче, увеличенная температура тела.
При объеме аденомы, превышающем 80 мл, проведение ТУР малоэффективно из-за затруднения введения эндоскопических инструментов. В этом случае назначают препараты для снижения этого показателя. ТУР осуществляют после уменьшения железы до 65 мл.
Особенности реабилитационного периода
При пребывании пациента в стационаре у него в мочеточнике расположен катетер, позволяющий отслеживать состояние больного. При отсутствии крови в урине пациент подлежит выписке.
Боли после операции преимущественно отсутствуют, но может отмечаться чувство переполненности мочевого пузыря и дискомфорт.
В некоторых случаях наблюдается развитие незначительных спазмов, купирующихся приемом специальных препаратов.
Если не проводится специальная гимнастика, возникают сложности, связанные с задержкой мочеиспускания. Если такие проблемы появились, необходима повторная вставка катетера.
В первые дни послеоперационного периода пузырь сильно раздражен, поэтому предписывается соблюдение диеты. После осуществления хирургического вмешательства в течение нескольких часов употребляют только воду небольшими глотками.
Реабилитационный период составляет 1,5-2 месяца. В это время нельзя употреблять следующие блюда:
 жирные;
жирные;- жареные;
- копченые;
- соленые.
Находясь дома, нужно соблюдать некоторые правила:
- отказаться от управления машинами и другой техникой;
- воздерживаться от приема алкоголя;
- употреблять большой объем жидкости для стимуляции работы мочевого пузыря;
- предупреждать запоры;
- ограничить двигательную активность и другие физические упражнения, по рекомендации врача через несколько дней начинают выполнять гимнастику Кегеля;
- воздерживаться от сексуальной активности.
После выполнения операции по поводу злокачественных опухолей пациенту прописывают дополнительное лечение, направленное на уничтожение новообразования. Реабилитация протекает более длительный период и проходит тяжелее. Назначаются сильные препараты, вызывающие дополнительные осложнения.
Дважды в год пациент, перенесший ТУР, проходит полную диспансеризацию, включающую сдачу анализов мочи и крови на ПСА.
Возможные осложнения
В послеоперационный период у мужчины могут возникнуть нежелательные последствия:
- Недержание мочи. При легком недомогании назначают трансуретальное введение геля и физические упражнения для укрепления мышц тазового дна. В тяжелых случаях ставят имплант-сфинктер в мочевой пузырь.
 Нарушение потенции. Встречается менее чем в 1% случаев. Лечение осуществляется хирургически или при помощи препаратов, улучшающих кровоснабжение пениса.
Нарушение потенции. Встречается менее чем в 1% случаев. Лечение осуществляется хирургически или при помощи препаратов, улучшающих кровоснабжение пениса.- Стриктура уретры — ее патологическое сужение. Наблюдается застой мочи в мочевом пузыре, повышающий риск развития различных инфекций, расширения лоханок почки и полости пузыря. Назначают бужирование — малоинвазивный способ лечения, осуществляемый расширением мочеиспускательного канала введением бужей, представляющих собой зонды разного диаметра. Возможно проведение пластики уретры.
- Ретроградная эякуляция, при которой отмечается заброс в мочевой пузырь семенной жидкости. Это нарушение наблюдается часто (70% случаев). Оно не причиняет болевых и иных неприятных симптомов, не наносит ущерба здоровью, но понижает самооценку мужчины, а при полной ретроградной эякуляции наблюдается потеря возможности зачатия. Проводится терапевтическое и хирургическое лечение.
- Внутристационарное инфицирование. Осложнение развивается в 30% случаев. Патогены обладают повышенной резистентностью к антибиотикам и антисептикам, поэтому от них избавиться сложно. С целью профилактики и лечения принимают антибактериальные препараты с постоянным отслеживанием эффективности.
Из-за ошибок хирурга во время проведения операции возможны такие последствия:
 Синдром водяной интоксикации организма. Это состояние угрожает жизни человека. Обусловлено тем, что при иссечении тканей жидкость для орошения простаты, вводимая при операции, попадает в кровь. В ней содержатся некротические остатки предстательной железы, которые разносятся по организму.
Синдром водяной интоксикации организма. Это состояние угрожает жизни человека. Обусловлено тем, что при иссечении тканей жидкость для орошения простаты, вводимая при операции, попадает в кровь. В ней содержатся некротические остатки предстательной железы, которые разносятся по организму.- Повреждение стенок, шейки мочевого пузыря или простатической капсулы. Удлиняют период ношения катетера и реабилитацию.
- Кровотечения. Осложнение наблюдается в 1-2% случаев.
У некоторых пациентов отмечаются дефекты мочеиспускания. Оно бывает частым при ходьбе. Прекращается в нормальном состоянии в первые недели после резекции. Если в течение 2-3 недель восстановления не наблюдается, нужно обращаться к врачу.
Рекомендации
Операция осуществляется для удаления тканей предстательной железы без лапаротомии. Полное или частичное удаление этого органа определяется жизненной позицией пациента и его состоянием. Крупные венозные синусы локализованы близко к капсуле.
Поверхностная резекция в основном обеспечивает симптоматический эффект, при этом не происходит массивного орошения, что снижает вероятность вредного воздействия. Напор жидкости должен быть минимальным, поэтому емкость с нею поднимают на высоту не более 70 см.
Безнатриевые растворы в вены не вливают ни в пред-, ни в послеоперационный период. Больным с большим риском гиперволемии проводят катетеризацию легочной артерии.
Обеспечение оптимального уровня гематокрита достигается усилением диуреза или переливанием крови. Если нарушается функционирование ЦНС и сердечно-сосудистой системы, вводят петлевые диуретики или гипертонические растворы.