Оглавление
Большинство женщин хотя бы один раз в течение жизни переносили вульвовагинальный кандидоз. У 40–45% больных заболевание повторяется, а 5% женщин страдают от хронической формы патологии.
Многие недооценивают опасность грибковой инфекции и игнорируют ее первые симптомы. Без адекватного лечения болезнь прогрессирует и снижает качество жизни. Патогенные микроорганизмы распространяются на здоровые ткани и создают новые очаги поражения. Чем дольше развивается вульвовагинальный кандидоз, тем труднее его вылечить.

О заболевании
Вульвовагинальным кандидозом называется инфекционное заболевание, которое сопровождается воспалением слизистой оболочки вульвы, влагалища, уретры и кожи промежности. Его возбудителями являются дрожжеподобные грибки рода Candida. Вульвовагинальный кандидоз чаще всего вызывает вид Candida Albicans. От 80 до 92% эпизодов патологии приходится на его долю. В остальных случаях выявляют представителей:
- C. glabrata;
- C. tropicalis;
- C. guillermondii;
- C. parapsilosis;
- C. Kefir.
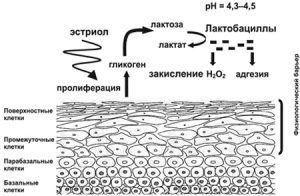
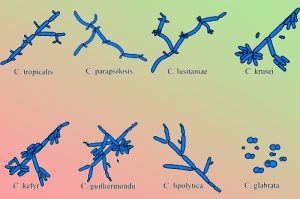 Клетки грибковых микроорганизмов имеют округлую форму. Их размеры колеблются в пределах 1,5 до 10 мкм. Дрожжеподобные грибки создают псевдомицелий, который образуется за счет удлинения их клеток. Возбудители заболевания являются анаэробами. Это организмы, которым необходим кислород для поддержания процесса синтеза энергии. Грибки Candida активно размножаются в условиях повышенной влажности и при температуре 20–37 °C. Наиболее благоприятный для них уровень рН 6,0–6,5.
Клетки грибковых микроорганизмов имеют округлую форму. Их размеры колеблются в пределах 1,5 до 10 мкм. Дрожжеподобные грибки создают псевдомицелий, который образуется за счет удлинения их клеток. Возбудители заболевания являются анаэробами. Это организмы, которым необходим кислород для поддержания процесса синтеза энергии. Грибки Candida активно размножаются в условиях повышенной влажности и при температуре 20–37 °C. Наиболее благоприятный для них уровень рН 6,0–6,5.
Дрожжеподобные грибки Candida широко распространены в природе. Их обнаруживают в овощах, фруктах, молочных продуктах, а также на поверхностях предметов. Они устойчивы к неблагоприятным условиям. Грибковые микроорганизмы погибают только после длительного кипячения (10–30 минут). Они полчаса сохраняют жизнеспособность, находясь под воздействием сухого пара с температурой 95–110 °C. Грибки могут выдерживать очень кислую среду (рН 2,5–3,0) продолжительное время, хотя в таких условиях их развитие замедляется.
 По характеру протекания вульвовагинальный кандидоз разделяют на острый и хронический. Первая форма заболевания длится не более 2 месяцев. Хроническая патология может быть рецидивирующей и персистирующей. Первая периодически обостряется — не менее 4 эпизодов в год. Между ними женщина чувствует себя полностью здоровой. При персистирующей форме симптомы заболевания наблюдаются постоянно, то уменьшаясь, то увеличиваясь.
По характеру протекания вульвовагинальный кандидоз разделяют на острый и хронический. Первая форма заболевания длится не более 2 месяцев. Хроническая патология может быть рецидивирующей и персистирующей. Первая периодически обостряется — не менее 4 эпизодов в год. Между ними женщина чувствует себя полностью здоровой. При персистирующей форме симптомы заболевания наблюдаются постоянно, то уменьшаясь, то увеличиваясь.
Грибковая инфекция чаще всего развивается у женщин репродуктивного возраста. Пик заболеваемости приходится на возраст 20–45 лет.
Причины развития
Грибки Candida считаются условно-патогенной микрофлорой. Они присутствуют в незначительном количестве на коже и слизистых оболочках здоровых людей, не вызывая развития заболеваний. Грибковые микроорганизмы необходимы. Они помогают утилизировать мертвые и опасные клетки.
Численность колоний грибковой флоры контролируется иммунитетом и полезными бактериями, являющимися частью микробиоценоза человека. Поэтому здоровые люди редко сталкиваются с грибковыми заболеваниями и не знают, что это такое.

Бесконтрольный прием лекарств
Патогенные свойства грибки Candida приобретают, когда иммунитет ослабевает или количество полезных микроорганизмов резко сокращается.
Широкому распространению грибковой инфекции способствует массовое использование:
- антибиотиков;
- цитостатиков;
- иммунодепрессантов;
- гормональных препаратов (особенно первого поколения);
- оральных контрацептивов.
 Несоблюдение личной гигиены
Несоблюдение личной гигиены
Развитие недуга провоцируют вагинальные тампоны и гигиенические прокладки. Из-за них в зоне промежности создается благоприятная среда для размножения грибковых микроорганизмов.
Беременность
На развитие грибкового заболевания влияет беременность. Во время вынашивания ребенка вероятность появления вульвовагинального кандидоза увеличивается в 2–3 раза. К основным причинам возникновения недуга относится повышение концентрации эстрогенов и прогестинов в тканях.
Рецидивирующие формы вульвовагинального кандидоза часто развиваются на фоне нарушения углеводного обмена у больных сахарным диабетом. Они характеризуются частыми обострениями и плохо поддаются терапии.
Хронический вульвовагинальный кандидоз нередко является следствием самолечения. Реклама антимикотических препаратов и их доступность становятся причиной неконтролируемого приема медикаментозных средств.
Неправильно подобранные лекарства не подавляют размножение возбудителей заболевания, ослабляя при этом защитные силы организма.
Несоблюдение рекомендаций врача
Тяжелые формы вульвовагинального кандидоза возникают в результате низкой комплаентности пациентов. Этим термином называют степень соблюдения больным рекомендаций доктора. Если пациент самовольно сокращает курс лечения и уменьшает дозировки препаратов, грибковые микроорганизмы выживают и приобретают устойчивость к лекарственному средству. Добиться терапевтического эффекта в таком случае становится труднее.
Характерные симптомы
Острая форма вульвовагинального кандидоза характеризуется ярко выраженными симптомами. Женщину мучает невыносимый зуд в области вульвы и во влагалище. Он усиливается в вечернее время, ночью, а также после длительной ходьбы. Зуд настолько сильный, что больная не может удержаться от расчесываний.
В результате на слизистой оболочке появляются микроранки, через которые возбудители заболевания проникают вглубь тканей. Из-за сильного зуда, который может возникать также в области анального отверстия, нарушается сон и развиваются неврозы.
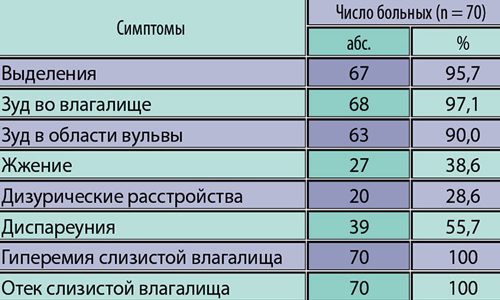
Кроме зуда в области половых органов, отмечаются жжение и боль, особенно в зоне расчесов. Неприятные ощущения усиливаются в процессе мочеиспускания, препятствуя полному опорожнению мочевого пузыря.
Мучительный зуд, жжение и боль сопровождают половой акт. Со временем у женщины появляется страх перед сексуальными контактами.
Характерным признаком вульвовагинального кандидоза является появление белей (лейкорея). Они могут иметь густую (сливкообразную) или хлопьевидную консистенцию. Серо-белые выделения немного напоминают творог и имеют нерезкий кислый запах. Иногда они бывают водянистыми с творожистыми сгустками, похожими на крошки. В некоторых случаях заболевание протекает без образования белей.
 Кожа в очаге поражения краснеет, набухает и размягчается. На ней можно обнаружить небольшие красные узелки и налеты серо-белого цвета округлой или овальной формы. Размер творожистых пятен с кислым запахом может достигать 5–7 мм в диаметре. Они могут сливаться в крупные образования с четкими границами, окруженными участками сильно покрасневшей слизистой оболочки. В них содержится огромное количество быстро размножающихся грибков Candida.
Кожа в очаге поражения краснеет, набухает и размягчается. На ней можно обнаружить небольшие красные узелки и налеты серо-белого цвета округлой или овальной формы. Размер творожистых пятен с кислым запахом может достигать 5–7 мм в диаметре. Они могут сливаться в крупные образования с четкими границами, окруженными участками сильно покрасневшей слизистой оболочки. В них содержится огромное количество быстро размножающихся грибков Candida.
Если диагностирован кандидоз в острой стадии, налеты удалить сложно. Под ними обнажается кровоточащая эрозированная поверхность. При хронической форме недуга избавиться от творожистых пленок просто. После удаления налетов из тканей слизистой оболочки обильно выделяется беловатая творожистая жидкость.
Симптомы обычно возникают за неделю до менструации. Во время кровотечения они проявляются менее интенсивно.
При хронической форме заболевания слизистая оболочка половых органов становится толстой, сухой и шероховатой. На ней появляются участки с признаками атрофии.

Лечение заболевания
На начальной стадии заболевания применяются лекарственные средства с антимикотическим действием и антисептики для наружного использования. Они позволяют создать высокую концентрацию действующего вещества в очаге поражения, минимально воздействуя на весь организм.
Если диагностирован кандидоз вульвы, используют кремы. При поражении слизистой оболочки влагалища применяют суппозитории, растворы и вагинальные таблетки.
Во время беременности разрешается использовать антимикотические средства во 2 и 3 триместре, отдавая предпочтение препаратам местного действия. Системные лекарства назначаются в крайних случаях, когда польза для матери превышает потенциальный вред для плода.
 Для лечения грибковой инфекции применяются полиены:
Для лечения грибковой инфекции применяются полиены:
- Нистатин;
- Леворин;
- Амфотерицин.
Имидазолы:
- Изоконазол;
- Кетоконазол;
- Бифоназол;
- Миконазол;
- Клотримазол.
Триазолы:
- Флуконазол;
- Итраконазол.
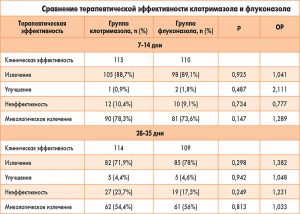
Флуконазол считается «золотым стандартом» терапии вульвовагинального кандидоза. К нему особенно чувствительны грибки вида Candida Albicans.
Очаги поражения обрабатывают антисептическими растворами (пищевой соды, борной кислоты, перманганата калия). Их используют для ванночек, спринцеваний или для смачивания вагинальных тампонов. На слизистую оболочку влагалища врач наносит анилиновые красители.
Показаны антисептические препараты в форме свечей (Бетадин, Вокадин, Йодоксид). Их вводят перед сном. Борная кислота может быть назначена в виде вагинальных капсул. В тяжелых случаях применяют гормональные кремы (кортикостероиды 1 и 2 класса).
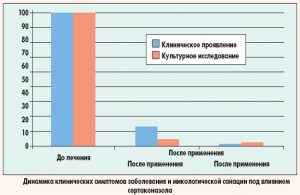 Лечение грибковых инфекций затруднено из-за быстро развивающейся устойчивости возбудителей заболевания к лекарственным средствам. Грибковые клетки мутируют и вырабатывают ферменты, снижающие воздействие на них лекарства. Они обзаводятся «помпами», которые буквально выбрасывают действующее вещество из клеток.
Лечение грибковых инфекций затруднено из-за быстро развивающейся устойчивости возбудителей заболевания к лекарственным средствам. Грибковые клетки мутируют и вырабатывают ферменты, снижающие воздействие на них лекарства. Они обзаводятся «помпами», которые буквально выбрасывают действующее вещество из клеток.
С целью преодоления проблемы резистентности патогенных микроорганизмов создан принципиально новый антимикотический препарат Сертаконазол. Его молекула содержит азоловую и бензотиафеновую структуры, усиливающие друг друга. Рекомендуется однократное применение Сертаконазола для наружного применения в виде свечей или крема.
Лечение осложненных форм вульвовагинального кандидоза
Нередко грибковое заболевание осложняется бактериальной инфекцией. В таких случаях лечение вульвовагинального кандидоза осуществляют комплексными препаратами, содержащими, кроме антимикотических, антибактериальные, гормональные или антисептические вещества.
Препарат Макмирор имеет в своем составе антимикотик Нистатин и антибактериальное средство Нифурател. Макмирор применяется наружно и в виде свечей.
Обоснована комбинация антимикотиков с Метронидазолом. Он активен в отношении бактерий и простейших. Для лечения вульвовагинального кандидоза используют комплексный препарат Нео-Пенотран в виде вагинальных свечей. Они содержат Миконазол и Метронидазол.
Успешно применяются комбинированные средства: Травокорт (Изаконазола нитрат + Дифторкортолона-21-валерат), Клион-Д (Миконазол + Метронидазол), Полижинакс (Нистатин + Неомицин + Полимиксин) и Тержинан (Нистатин + Неомицина сульфат + Тернидазол + Преднизолон).