Оглавление
При постановке диагноза «neisseria gonorrhoeae» (нейссерия гонореи) возникает вопрос, что это такое? Это заболевание известно с давних времен и носит название «гонорея». Его возбудителем являются гонококки Нейссера, открытые ученым в конце XIX века и названные его именем. Заболевание, относящееся к венерическим, чаще всего встречается у мужчин и женщин, ведущих активную половую жизнь с разными партнерами и имеющих множественные незащищенные сексуальные контакты.
Возбудители гонореи
Возбудитель гонореи относится к грамотрицательным диплококкам и внешне напоминает 2 кофейных зерна, сросшихся внутренней стороной и крепящихся нитевидными отростками к клеткам эпителия мочеполового тракта. Гонококки сохраняют свою жизнеспособность только во внутренней белковой среде организма носителя, где активно размножаются. Внешняя среда губительна для neisseria gonorrhoeae. Они погибают под воздействием высоких температур и дезинфицирующих средств.
Как правило, передается возбудитель гонореи половым путем во время незащищенных вагинальных, анальных или оральных контактов, а также при использовании различных инфицированных предметов для сексуальных игр. Возможна передача инфекции от матери ребенку при внутриутробном развитии или родах. В редких случаях бывает заражение контактно-бытовым путем через общие предметы личной гигиены: полотенца, белье, мочалки и т. п.
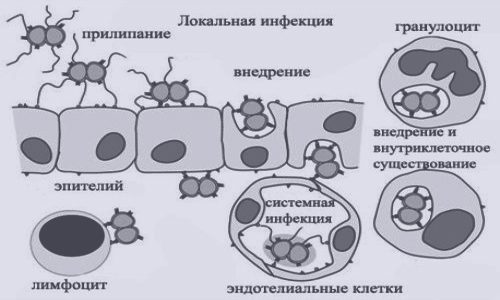
В 80% случаев незащищенных контактов происходит заражение женщин от инфицированных мужчин и только 20% мужчин рискуют заразиться от больных женщин.
Симптомы заболевания
В зависимости от особенностей иммунной системы инфицированного человека и общего состояния его здоровья, скрытое протекание болезни продолжается от 12 часов до нескольких недель. Обычно мужчины замечают первые симптомы через 3–4 дня после заражения, а женщины — через 8–10 дней. Истинная картина заболевания на этом этапе может еще не быть установлена, но опасность для партнера больной уже представляет.
Симптомы гонореи могут варьироваться в зависимости от пола зараженного человека и формы недуга. Существует 3 формы болезни:
 Острая. Может протекать до двух месяцев после появления первых симптомов. Отличается наличием выделений и проблем с кожей и слизистыми (раздражение, шелушение и зуд). Иногда симптомы вовсе отсутствуют или проявляются незначительно.
Острая. Может протекать до двух месяцев после появления первых симптомов. Отличается наличием выделений и проблем с кожей и слизистыми (раздражение, шелушение и зуд). Иногда симптомы вовсе отсутствуют или проявляются незначительно.- Хроническая. Имеет слабовыраженные симптомы. Клетки бактерий проявляют активность при ослаблении иммунитета, простуды или стресса.
- Скрытая (бессимптомная). Часто бывает у женщин, являющихся носителем инфекции.
Среди мужчин признаки заболевания выражаются более ярко:
- начинается воспалительный процесс слизистой уретры, ощущается боль, диагностируется отек тканей;
- частое и болезненное мочеиспускание;
- гнойные выделения с кровью из уретры;
- повышение температуры тела.
Обычно симптомы исчезают спустя несколько дней, затем болезнь переходит в подострую стадию.
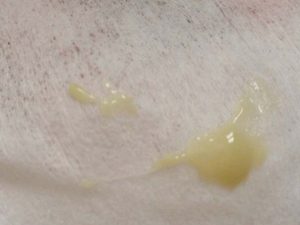 У женщин клиническая картина выражена гораздо слабее, поэтому на начальной стадии болезни они редко обращаются к врачу. В некоторых случаях можно наблюдать утренние гнойные выделения и жжение в области половых органов при мочеиспускании или во время секса. Иногда происходит повышение температуры.
У женщин клиническая картина выражена гораздо слабее, поэтому на начальной стадии болезни они редко обращаются к врачу. В некоторых случаях можно наблюдать утренние гнойные выделения и жжение в области половых органов при мочеиспускании или во время секса. Иногда происходит повышение температуры.
Последствия
Для новорожденных заражение гонококками представляет наибольшую опасность, так как при инфицировании может произойти поражение органов зрения, слизистых половых органов, кровеносной системы. Это случается при острой форме заболевания у матери. Заподозрить заболевание у малышей можно по наличию следующих симптомов:
- беспокойное поведение;
- отказ от пищи, плохой сон;
- выделения из глаз или половых органов.
За счет довольно быстрого распространения в организме инфекции может произойти поражение и других органов, характеризующееся следующими проявлениями:
- Гонококковый конъюнктивит. Поражение слизистой оболочки глаз (покраснение, отек, слезотечение и гнойные выделения, светобоязнь). При неблагоприятном течении возможно изъязвление роговицы.
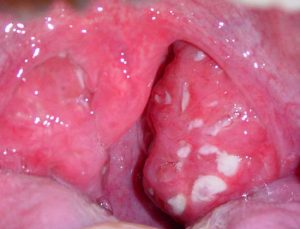 Поражения горла и полости рта. Отек и покраснение миндалин, желтоватый налет. Появление язвочек во рту и на языке. Обычно эти симптомы не связывают с наличием гонореи.
Поражения горла и полости рта. Отек и покраснение миндалин, желтоватый налет. Появление язвочек во рту и на языке. Обычно эти симптомы не связывают с наличием гонореи.- Поражения прямой кишки. Чаще страдают женщины, промежность которых имеет особенности строения. Характеризуются проблемами с опорожнением кишечника, дискомфортом при дефекации, раздражением в области заднего прохода и возможными выделениями из него (гной, кровянистые следы).
- Кожные покровы. В редких случаях при попадании инфекции на открытые раневые поверхности бедер или промежности могут возникнуть изъязвления эпителия с болезненными ощущениями.
Диагностика
Врач-венеролог прежде всего изучает анамнез заболевания, проводит осмотр пациента и назначает ряд клинических исследований. Если есть возможность, обязательно следует проверить на наличие заболевания своего полового партнера.
Клиническая картина складывается по результатам следующих исследований:
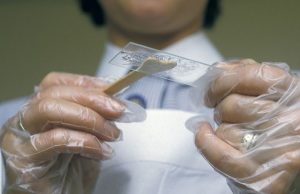 мазка из уретры и канала шейки матки для предварительной диагностики;
мазка из уретры и канала шейки матки для предварительной диагностики;- посева выделений из половых органов для определения чувствительности бактерий к антибиотикам;
- полимеразной цепной реакции (ПЦР) на определение ДНК возбудителя;
- анализа крови на определение антител возбудителя гонореи (самый быстрый и точный метод).
Лечение
Наиболее эффективным является лечение гонореи с помощью антибиотиков, чувствительных к возбудителю. При своевременном обнаружении болезни достаточно одной инъекции и курса таблеток. Наиболее популярными противомикробными препаратами являются цефалоспорины третьего и четвертого поколения:
- Панцеф;
- Супракс;
- Цефотаксим;
- Цедекс;
- Спектрацеф;
- Цемидексор;
- Цефорал солютаб.
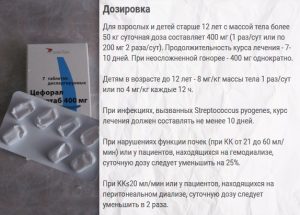 Для укрепления иммунитета назначают иммуномодуляторы (Левамизол, Изопринозин, Амиксин) и биостимуляторы (настойки женьшеня, элеутерококка, лимонника, алоэ).
Для укрепления иммунитета назначают иммуномодуляторы (Левамизол, Изопринозин, Амиксин) и биостимуляторы (настойки женьшеня, элеутерококка, лимонника, алоэ).
Используется местное лечение с применением дезинфицирующих ванночек для уретры или влагалища с марганцовкой, фурацилином, мирамистином. Хороший результат дают физиопроцедуры с использованием ультразвука и токов высокой частоты.
Лечение гонореи ведется под контролем специалиста. После проведения необходимых мероприятий назначается повторное обследование с забором контрольного мазка. В период терапии следует внимательно относиться к личной гигиене (ежедневные подмывания с мылом), соблюдать диету, исключив из рациона острые блюда и алкоголь. Под запретом посещение бассейнов, бань и саун, половые контакты.
Профилактика заболевания
Для предупреждения заболевания людям, находящимся в группе риска, следует придерживаться следующих рекомендаций:
- приоритет должен отдаваться моногамным отношениям;
- при выборе полового партнера следует быть внимательнее и осторожнее, избегая сомнительных контактов;
- при множественных контактах секс должен быть только защищенным;
- после случайных половых контактов необходимо обрабатывать половые органы антисептиками (мирамистин, марганцовка);
- регулярный осмотр у гинеколога или уролога должен быть обязательным;
- при возникновении подозрительных симптомов следует немедленно обратиться к врачу, чтобы заболевание не приняло хронической формы.
При отсутствии своевременного лечения болезнь может стать причиной мужского или женского бесплодия.